Souffrant de troubles du sommeil, le journaliste médical américain Peter Moore a décidé de partager avec son lectorat ses recherches de solutions alors qu’il a choisi de se tourner vers le cannabis à visée thérapeutique. Pour ce faire, il a interrogé deux spécialistes, les Drs Erik Smith, médecin à Philadephie, spécialisé dans les cannabinoïdes et G. Malik Burnett, spécialiste en addictologie à Baltimore. Il relate ici le fruit de ses recherches personnelles et de son expérimentation, lesquelles reposent sur la législation en vigueur dans certains états des Etats-Unis. Les conseils délivrés en fin d’article sont propres à l’auteur et adaptés au contexte législatif américain.
Etats-Unis – J’étais dans la salle d’examen, gardant ma question la plus importante pour la fin, comme il se doit. C’était mon premier rendez-vous avec mon nouveau médecin généraliste au Colorado, et j’avais été impressionné par la fluidité de ses remarques et ses conseils tirés d’études récentes sur les maladies cardiaques, les blessures dues à l’exercice et les douleurs musculosquelettiques – trois de mes principaux points sensibles.
Jusqu’ici, tout allait bien.
Et puis, j’ai posé ma dernière question. « J’ai des problèmes de sommeil depuis la naissance de mon fils aîné. » (Note : c’était pendant la première administration Bush.) « Mais maintenant que je suis au Colorado, je me demande si le cannabis ne pourrait pas m’aider à passer la nuit ? J’ai entendu dire que c’était efficace pour ce problème-là. »
Soudain, mon médecin s’est tu.
« J’ai aussi entendu des choses », m’a-t-il répondu. « Mais je ne peux pas vous conseiller sur ce point, car je pourrais perdre ma licence. » Il ne pouvait pas plus recommander le cannabis que l’héroïne ou l’ecstasy – parce que toutes ces substances sont désignées comme des drogues faisant partie de l’annexe 1 au niveau fédéral. (Les choses pourraient néanmoins changer, étant donné les récentes démarches du président Joe Biden en faveur d’une réforme sur la marijuana).
J’avais donc le choix : je pouvais « dire non aux drogues », comme Nancy Reagan m’encourageait à le faire. Ou je pouvais commencer à expérimenter. En tant que journaliste spécialisé dans la santé depuis deux décennies, je sais que les preuves dites “anecdotiques” ne sont souvent que des vœux pieux. Et pourtant, je ne suis pas au top de ma forme lorsque je regarde le plafond à 3 heures du matin et que l’aube est loin.
Dans une ère de discorde où nous avons les rouges d’un côté et les bleus de l’autre [référence aux 2 camps politiques aux USA, NDLT], le cannabis est l’un des rares sujets « violets ». Trente-sept États, l’État de Washington et trois territoires – y compris des foyers conservateurs comme l’Oklahoma et l’Alabama – ont adopté des lois complètes sur la marijuana médicale, permettant le traitement de 42 maladies. Vingt et un États, l’État de Washington et deux territoires autorisent les adultes à en consommer pour n’importe quelle raison, allant du soulagement de la douleur à la consommation récréative. Il ne reste donc que le Kansas, le Nebraska et l’Idaho pour se ranger du côté des législateurs fédéraux de 1970, en convenant que le cannabis est tout aussi addictif et dangereux que l’héroïne, la cocaïne, le LSD et l’ecstasy.

Erik Smith
« La plupart des médecins ne sont pas formés à la médecine des cannabinoïdes », explique le Dr Erik Smith, médecin de Philadelphie et médecin partenaire de Veriheal, une entreprise de technologie de santé qui « éduque » les patients qui le souhaitent sur le cannabis. « Et ils subissent une forte pression de la part du système de santé, car le cannabis est un médicament de l’annexe I. Les patients doivent donc passer par le bouche-à-oreille, en dehors du domaine de la médecine. »
Lorsque j’étais rédacteur en chef d’un magazine de santé, le moyen le plus sûr de faire rejeter toute idée d’article était de dire qu’elle était basée sur de simples « preuves anecdotiques », que nous considérions comme un synonyme de « poudre de perlinpinpin » ou autre « bave de crapaud ».
Pas d’étude en double aveugle, pas de marché
Le Dr Smith n’a pas eu ce luxe. Il a suivi sa formation en obstétrique et en gynécologie. Et lorsque ses patientes enceintes venaient le voir avec des nausées et des vomissements réfractaires, il a fait abstraction de ce qu’on lui a enseigné et leur a dit : « Je connais quelqu’un qui peut vous aider ».
Très exactement : un dealer de cannabis
Alors que vous êtes probablement choqués qu’un médecin recommande un traitement extra-pharmaceutique, considérez ceci : les opioïdes sont un médicament approuvé qui ont tué 68 630 personnes par overdose rien qu’en 2020, selon le CDC. Les décès par overdose de cannabis sont soit inexistants, soit excessivement rares.
Cela faisait partie du calcul du Dr Smith, lorsqu’il a pris en charge une liste de patientes qui étaient (a) enceintes, et (b) en automédication avec des opioïdes et d’autres drogues, au point d’en devenir dépendantes.
« Personne ne voulait gérer ces patientes », dit-il. « Nous avons commencé avec des spécialistes de la dépendance et nous nous sommes attaqués aux effets synergiques du cannabis pour aider nos patients à abandonner les opioïdes. Les résultats ont été bien meilleurs que ce que l’on pensait, et elles ont pu accoucher de bébés en bonne santé. »
La politique de l’herbe
Le Dr Smith n’était pas le seul à être à l’écoute des patients ayant des expériences avec le cannabis. Après que la Californie a approuvé la marijuana médicale en 1996, la dynamique a commencé à se développer. Le mouvement est devenu national en 2013, lorsque le Dr Sanjay Gupta, a raconté l’histoire de Charlotte Figi sur CNN, une petite fille de cinq ans du Colorado atteinte du syndrome de Dravet, une forme d’épilepsie. Elle souffrait de 300 crises épileptiques par semaine, jusqu’à ce que ses parents, farouchement anti-drogue, entendent parler d’un garçon californien dont les crises ont été stoppées par une variété de cannabis riche en cannabidiol, ou CBD.
En désespoir de cause, ils ont travaillé avec un producteur de cannabis de Colorado Springs pour cultiver une variété riche en CBD qui sera appelée par la suite Charlotte’s Web. Ses crises ont cessé et un mouvement DIY est né, souvent parmi les personnes qui, comme les Figis, ont été surprises de se tourner vers une drogue notoire pour obtenir aide et guérison. (Malheureusement, Charlotte est morte en 2020, probablement à cause du Covid).

Dr G. Malik Burnett
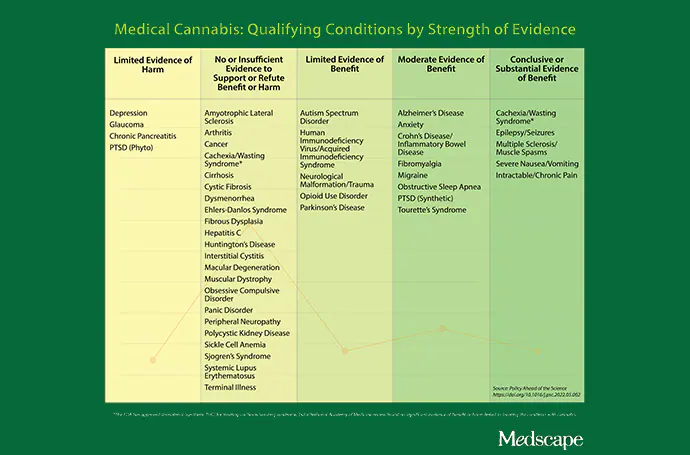
Le Dr Malik Burnett, est un spécialiste de la médecine de la dépendance à Baltimore, et co-auteur d’une étude intitulée Policy Ahead of the Science : Medical Cannabis Laws Versus Scientific Evidence. Voilà qui résume bien le problème des thérapies liées au cannabis aujourd’hui : le traitement est sorti du sac fourre-tout de la recherche médicale et se répand partout sur les quelque 42 pathologies qui justifient une carte de cannabis médical – et sur une centaine d’autres qui ne le justifient pas.
Comme le dit l’étude du Dr Burnett : « Les lois américaines sur le cannabis médical sont en conflit avec la loi fédérale et souvent aussi avec la science. »
Et pourtant, le Dr Burnett est loin d’être un négationniste du cannabis. Dans son étude, il note que les pathologies les plus fréquemment incluses dans les listes des États – cachexie/perte de poids, spasticité musculaire associée à la sclérose en plaques, nausées et vomissements, douleurs chroniques et crises d’épilepsie – sont aussi celles pour lesquelles il existe le plus de preuves que la thérapie au cannabis fonctionne. Mais les listes s’égarent aussi dans des domaines où il n’y a pas de preuves (SLA, arthrite, cancer), des preuves limitées (autisme, VIH/SIDA, trouble de l’usage des opiacés), ou même des preuves de dommages potentiels (glaucome, dépression, stress post-traumatique).
Le Dr Burnett a récemment témoigné devant le Congrès en faveur de la dépénalisation du cannabis au niveau national. Son raisonnement est le suivant : il s’agit de remédier à la manière dont les lois sur les drogues ont été appliquées à l’encontre des personnes de couleur et d’aider à lever l’obstacle qui s’oppose depuis 100 ans aux études médicales sur la marijuana. Ce n’est qu’alors que l’on pourra déterminer ce qui fonctionne et ce qui ne fonctionne pas.
Il était courant de trouver du cannabis dans les médicaments brevetés au début des années 1900, mais lorsque la plante a commencé à voyager vers le nord avec les travailleurs immigrés du Mexique, les autorités américaines ont pris conscience de la « menace ». Avec une hystérie croissante, ils ont adopté des lois de plus en plus draconiennes pour interdire l’utilisation du cannabis pour quoi que ce soit, y compris pour améliorer la santé. Le « Marihuana Tax Act » de 1937, adopté malgré les protestations de l’American Medical Association, a lancé le processus de diabolisation. (Les régulateurs ont insisté pour l’appeler « marihuana », pour souligner que des étrangers l’utilisaient, et qu’il était suspect pour cette raison).
L’histoire dramatique de Charlotte a donné lieu à de nombreux témoignages devant les législatures des États, de la part de personnes dont l’histoire ne pouvait pas être ignorée : des vétérans souffrant de stress post-traumatique, des parents d’enfants épileptiques, des personnes atteintes du SIDA, des personnes souffrant de douleurs chroniques et des personnes en désintoxication. Tous ces gens, et bien d’autres encore, se moquaient de la loi fédérale et utilisaient du cannabis pour traiter leurs pathologies. Les essais cliniques n’étaient pas disponibles car la recherche sur le cannabis était également illégale. Mais le bouche-à-oreille s’est avéré puissant, et la légalisation s’est libéré état par état.
L’histoire de la guérison par le cannabis
Malgré tout le battage fédéral contre le cannabis, il y a une certaine ironie au fait que le premier brevet américain pour le cannabis-médicament est détenu par nul autre que le Département de la santé et des services sociaux. Ce dernier a déposé une demande de brevet en 1999 pour que les cannabinoïdes soient utilisés comme anti-inflammatoires et neuroprotecteurs.
L’ingrédient le plus puissant du cannabis – le delta-9-tétrahydrocannabinol, ou THC – a été isolé pour la première fois en 1964, par le chercheur israélien Raphael Mechoulam et son équipe de l’Université hébraïque de Jérusalem, qui étaient libres d’aller ce vers quoi leurs recherches les conduirait. (Vingt ans plus tard, ils ont découvert que le corps humain possède une multitude de récepteurs cannabinoïdes dans le cerveau, les intestins, la peau, le système immunitaire, les organes et l’appareil reproducteur.)
Une étude parue dans la revue Cerebrum parle « littéralement d’un pont entre le corps et l’esprit ». Ces récepteurs sont activés par les cannabinoïdes endogènes. C’est-à-dire que les cannabinoïdes produits par le dispensaire interne de l’organisme. Très vite, le système endocannabinoïde, ou SCE, a pris sa place aux côtés du système circulatoire, du système nerveux, du système immunitaire et du système endocrinien, en tant que régulateur primaire du corps.
« Cela a conduit les chercheurs à se pencher sur le système endocannabinoïde pour trouver de nombreuses possibilités thérapeutiques supplémentaires », explique le Dr Burnett. Les cannabinoïdes exogènes – issus de la plante de cannabis sativa – gagnaient eux aussi en crédibilité en tant qu’agents de guérison, d’abord auprès du public automédicamenté, mais aussi auprès des scientifiques. Ces derniers sont arrivés très tard dans la recherche, sachant que le cannabis étant cultivé pour des raisons de santé depuis 11 000 ans, selon les découvertes archéologiques faites en Chine et ailleurs. Même la reine Victoria (Royaume-Uni) avait adhéré au projet : son médecin personnel lui prescrivait des teintures de cannabis pour l’aider à soulager ses cycles menstruels douloureux.
Le Dr Burnett ne pouvait bien évidemment pas se reposer sur ces anecdotes historiques. Dans Policy Ahead of the Science, il a rassemblé, avec deux collaborateurs, les preuves – encore loin d’être définitives, mais de plus en plus nombreuses – de l’efficacité du cannabis dans 42 pathologies. Parmi elles : la sclérose en plaques, le cancer, la SLA (ou maladie de Charcot), le VIH/SIDA, la maladie de Crohn et l’épilepsie.
Si ces maladies semblent toucher des parties du corps très différentes, c’est parce que le système endocannabinoïde est lui aussi présent dans tout le corps.
Des utilisateurs en avance sur la recherche
Lev Spivak-Birndorf, 40 ans, n’a pas eu besoin qu’on lui dise que le cannabis était efficace pour traiter la maladie de Crohn. Il l’a découvert tout seul. Ayant grandi dans le Michigan, il a commencé à avoir des crampes, des troubles abdominaux et des problèmes d’appétit à l’âge de 15 ans. « On m’a diagnostiqué la maladie de Crohn, et on m’a prescrit de la prednisone comme anti-inflammatoire », dit-il. « Toute amélioration me semblait incroyable ».
Mais il essayait aussi le cannabis à cette époque, comme le font les adolescents. (A noter que le cannabis pourrait impacter les cerveaux en développement). Lev Spivak-Birndorf a alors remarqué une corrélation entre sa consommation de cannabis et l’atténuation de ses symptômes. Aujourd’hui, il traite sa maladie avec des variétés indica (réputées sédatives, par rapport aux variétés sativa, qui sont considérées comme plus toniques), en prenant des doses prophylactiques, par exemple avant un repas de Thanksgiving qui pourrait irriter son tube digestif.
« Je ne suis pas médecin, je ne peux pas dire que le cannabis m’a guéri », dit-il. « Mais je peux dire qu’après mes deux dernières coloscopies, mes médecins m’ont dit que je n’avais vraiment plus la maladie de Crohn. »
Fort de cette expérience, et de sa formation de géochimiste, Lev Spivak-Birndorf a fini par se diriger vers l’industrie du cannabis, en tant que responsable scientifique en chef des laboratoires pharmaceutiques PSI Labs (centre d’essais de cannabis dans le Michigan). « Ce qui est amusant dans ce secteur, c’est de voir les produits évoluer et de les rendre plus sûrs. »
Adam Young en sait quelque chose sur le fait de consacrer une carrière au cannabis. Il travaille à Realm of Caring, une association à but non lucratif basée dans le Colorado et lancée par Paige, la mère de Charlotte Figi. Leurs bénévoles ont conseillé 75 000 personnes dans le monde entier sur la façon de mettre en œuvre des protocoles de guérison par les cannabinoïdes, en basant leurs conseils sur les expériences d’autres utilisateurs, 800 articles évalués par des pairs et une formation sur les réglementations et l’histoire du cannabis médical. Young et ses associés ont également créé une gigantesque base de données sur les réactions des patients à divers régimes de cannabis, qui sont autant de « preuves anecdotiques ». Ils publient également des études scientifiques basées sur ces données.
Adam Young a acquis une expérience précieuse des protocoles de cannabis en 2012, alors que sa mère souffrait d’un cancer à myélome multiple.
« Elle ne pesait plus que 30 kilos » à cause de ses traitements de radiothérapie et de chimiothérapie, raconte Young, « alors j’ai emballé toutes mes affaires et j’ai déménagé pour être avec elle ».
Sa mère ne devait vivre que cinq mois de plus, et les traitements étaient débilitants. Young et sa mère ont donc décidé « d’essayer quelque chose de nouveau ». Young a effectué des recherches sur les protocoles destinés aux personnes souffrant du syndrome de dépérissement, qui touchait de nombreux patients atteints du SIDA pendant cette pandémie. Grâce à ses relations dans la communauté du cannabis, où il conseillait des délinquants non violents, il a trouvé une forme concentrée d’huile de cannabis qui pourrait aider sa mère. Ses médecins ont reculé devant cette thérapie peu habituelle, leur disant : « Nous ne pouvons pas travailler avec vous. »
Mais ils ont persévéré. « En seulement deux mois, il y a eu un renversement de ce que j’avais vu. Elle est remontée à 40 kg », dit Young. « J’ai retrouvé ma mère. »
Expérimenter le cannabis : Trouver le régime qui vous convient
Qu’en est-il de moi et de mes problèmes de santé ? J’avais vraiment envie de parler à un médecin, alors je me suis tournée vers Veriheal (la société d’éducation sur le cannabis pour laquelle le Dr Smith est consultant).
Pour 110 dollars, Veriheal organise une consultation par télémédecine avec un professionnel de la santé. Dans mon cas, il s’agissait de la Dre Carlie Bell. Elle est médecin naturopathe à Houston (Texas, États-Unis), et a suivi des études de premier cycle en pré-médecine, ainsi qu’un programme d’études supérieures de quatre ans sur les thérapies qui aident le corps à se guérir. La Dre Bell est également éducatrice en matière de cannabis à l’université de Saint-Louis (Saint-Louis, Missouri, États-Unis), et travaille avec des praticiens qui veulent donner de meilleures réponses que mon médecin généraliste.
Elle est apparue sur mon ordinateur grâce à une application de télésanté et nous nous sommes rapidement plongés dans les méandres de mes problèmes de sommeil. Elle a écouté mes problèmes d’insomnie, a cité des recherches sur le système endocrinien et m’a recommandé de commencer un protocole utilisant de la CBD à spectre complet (ce qui signifie qu’elle est dérivée de fleurs entières de cannabis). Elle m’a proposé de le prendre sous forme de teinture, deux heures avant le coucher, et de le maintenir sous ma langue pendant 45 secondes à une minute. Les avantages : le CBD serait absorbé par les muqueuses de ma bouche, pour un effet calmant immédiat, mais la quantité que j’ai avalée ferait son chemin dans mon tube digestif, pour un effet soporifique plus durable.
J’ai expérimenté en fonction des conseils et j’ai trouvé une organisation qui me convenait. Je commence la nuit avec une prescription adaptée à mon syndrome des jambes sans repos, puis j’utilise un cannabis sublingual si je suis réveillé au milieu de la nuit. Cela n’a pas guéri mon insomnie, mais m’a donné des options de traitement que je n’avais pas auparavant. Je me réveille fraîs et dispo pour le reste de ma journée, sans somnolence – un problème courant lorsque je prenais des somnifères sur ordonnance.
La Dre Bell a réitéré les mises en garde que j’ai entendues une demi-douzaine de fois au cours de mes recherches pour cet article :
- Commencez doucement, allez-y doucement. Lorsque vous expérimentez des formes psychoactives de cannabis – celles qui contiennent du THC – prenez une dose minimale plusieurs jours de suite, avant d’augmenter la dose jusqu’à ce que vous obteniez l’effet désiré. Le CBD ne vous fera pas planer, mais vous devez également être prudent quant à son dosage. La prise de trop de cannabinoïdes peut provoquer l’excitation et non le sommeil.
- Choisissez des préparations faciles à mesurer, à utiliser et à ajuster si nécessaire. Un compte-gouttes calibré peut vous aider à déterminer la dose, mais pas un biscuit au cannabis. Une cigarette électronique vous permet de commencer par une inhalation, de voir comment vous vous sentez, et d’augmenter (deux bouffées) ou de diminuer (une bouffée moins profonde).
- Méfiez-vous des produits comestibles. C’est comme les bonbons, non ? Oui, mais avec une différence cruciale. Il faut parfois jusqu’à deux heures pour qu’un produit comestible à base de THC fasse effet, ce qui pousse certains à doubler la dose en attendant que la première fasse effet. Ce genre d’effet double peut conduire à un 12 heures de sensation « trop forte » où il sera trop agité, et seul le temps peut le soulager.
- La qualité compte. Comparez les fabricants. Certains appliquent des normes rigoureuses à leurs produits à base de cannabis, notamment en s’assurant que les doses sont uniformes et qu’elles ne sont pas contaminées par des pesticides ou des toxines. Les formulateurs peu scrupuleux laissent faire. Vous devez savoir faire la différence.
- Plongez dans les études sur le traitement de votre état particulier par le cannabis. Vous pouvez commencer par le tableau ci-dessus de Policy Ahead of the Science, qui vous donnera une idée actualisée de la force ou de la faiblesse des preuves que le cannabis peut vous aider. Le site realmofcaring.org dispose également d’une bibliothèque de recherche en ligne, et les sites web consacrés à des pathologies spécifiques (sleepfoundation.org, par exemple) peuvent également vous guider. Utilisez Reddit et les groupes de discussion à vos risques et périls.
- Consultez votre médecin et votre pharmacien. À mesure que la légalisation se répand, la formation des prestataires de soins de santé se développe également. Si votre médecin ne peut pas s’exprimer en connaissance de cause (ou pas du tout) sur le sujet, vous pouvez compléter ses conseils par Realm of Caring, Veriheal ou un médecin local spécialisé dans les remèdes naturels. Les pharmaciens sauront si le cannabis peut entrer en conflit avec d’autres médicaments. (En Pennsylvanie, chaque dispensaire est tenu d’avoir un pharmacien dans son personnel). Le budtender (une personne travaillant au comptoir d’un magasin de cannabis. Ils sont chargés d’accompagner les consommateurs sur les effets, les avantages et l’expérience globale du cannabis, ndlr) d’un dispensaire peut également faire des suggestions basées sur son expérience personnelle, mais c’est un peu comme demander des conseils informatiques à votre enfant de 13 ans : les résultats peuvent varier.
Sources:
Erik Smith, MD, cannabinoid medicine physician in Philadelphia
G. Malik Burnett, MD, addiction medicine specialist in Baltimore
U.S. Drug Enforcement Administration. « Drug Scheduling. » https://www.dea.gov/drug-information/drug-scheduling (Accessed November 2022)
National Conference of State Legislatures. (2022). « State Medical Cannabis Laws. » https://www.ncsl.org/research/health/state-medical-marijuana-laws.aspx
National Academies of Sciences, Engineering, and Medicine. (2017). « The Health Effects of Cannabis and Cannabinoids: The Current State of Evidence and Recommendations for Research. » https://doi.org/10.17226/24625
CNN. (2013). « Marijuana Stops Child’s Severe Seizures. » https://www.cnn.com/2013/08/07/health/charlotte-child-medical-marijuana
Psychiatric Clinics of North America. (2022). « Policy Ahead of the Science: Medical Cannabis Laws Versus Scientific Evidence. » https://doi.org/10.1016/j.psc.2022.05.002
Dialogues in Clinical Neuroscience. (2020). « History of cannabis and the endocannabinoid system. » https://doi.org/10.31887/DCNS.2020.22.3/mcrocq
Cerebrum. (2013). « Getting high on the endocannabinoid system. » https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3997295/
U.S. Department of Justice and Library of Congress. (2018) « Is Cannabis a Gateway Drug? Key Findings and Literature Review. » https://www.ojp.gov/pdffiles1/nij/252950.pdf
Office of National Drug Policy and the Rand Corporation. (2013). « Improving the Measurement of Drug-Related Crime. » https://obamawhitehouse.archives.gov/sites/default/files/ondcp/policy-and-research/drug_crime_report_final.pdf
The Lancet. (2019). « The contribution of cannabis use to variation in the incidence of psychotic disorder across Europe (EU-GEI): a multicentre case-control study. » https://doi.org/10.1016/S2215-0366(19)30048-3
Reason Foundation. (2018). « Does Recreational Marijuana Legalization Contribute to Homelessness? » https://reason.org/wp-content/uploads/2018/05/homelessness-effect-of-marijuana.pdf
Colorado Department of Public Health & Environment. (2020). « THC Concentration in Colorado Marijuana: Health Effects and Public Health Concerns. » https://www.thenmi.org/wp-content/uploads/2020/08/THC-Concentration-in-Colorado-Marijuana-_CDPHE-8.3.2020.pdf
Cato Institute. (2021). « The Effect of State Marijuana Legalizations: 2021 Update. » https://www.cato.org/policy-analysis/effect-state-marijuana-legalizations-2021-update
Cet article a initialement été publié sur Medscape.com sous l’intitulé What’s Medical About Marijuana?. Traduit et adapté par Mona El-Guechati








